Cintilografia Miocárdica – Médicos
Cintilografia Miocárdica – Médicos
A Cintilografia da Perfusão Miocárdica (CPM) é um dos procedimentos utilizados pela “Cardiologia Nuclear”, uma subespecialidade da Medicina Nuclear, a qual propicia a avaliação funcional não-invasiva da perfusão miocárdica e do desempenho funcional global e segmentar do ventrículo esquerdo objetivando o diagnóstico, o prognóstico e a avaliação terapêutica da doença arterial coronariana (DAC) e de outras condições nosológicas à esta relacionadas.
Critérios Para Indicação da CPM
Além da classificação tradicional em graus de recomendação e níveis de evidência, mais recentemente critérios de adequação para a solicitação de CPM foram sugeridos, dividindo-se as indicações em apropriadas, possivelmente apropriadas ou raramente apropriadas, resultantes da aplicação de escores construídos a partir de cenários clínicos e metodologia específicos. Nessa classificação, indicações com escores de 1 a 3 são consideradas raramente apropriadas; 4 a 6 possivelmente apropriadas e 7 a 9 apropriadas. Os documentos publicados têm como base as evidências oriundas das Diretrizes Americana e Europeia, bem como a Diretriz Brasileira de doença coronária estável, publicada recentemente.
A CMP deve ser realizada, preferencialmente, em associação com o exercício físico nos pacientes em condições físicas e clínicas suficientes (habilidade estimada em atividades de vida diária com gasto metabólico maior de 5 METs), para que também possam ser avaliadas a capacidade funcional, as respostas hemodinâmicas (comportamento da FC e da pressão arterial) e arritmias desencadeadas pelo esforço, entre outras respostas. Sugere- se que pacientes com bloqueio completo de ramo esquerdo, sem considerar a capacidade funcional, realizem CPM com estresse farmacológico (dipiridamol ou adenosina). Da mesma forma e de modo não dependente da probabilidade pré-teste para cardiopatia isquêmica, pacientes com baixa capacidade funcional ou eletrocardiograma (ECG) não interpretável tem indicação para a realização de CPM. No entanto, pacientes com baixa probabilidade para cardiopatia isquêmica, mas com boa capacidade funcional e ECG interpretável não tem indicação de CPM .
Critérios de indicação da CPM para pacientes sintomáticos
| Avaliação de pacientes com dor torácica não aguda ou equivalente isquêmico | Escore |
|---|---|
| Baixa prob. pré-teste de DAC – ECG repouso interpretável – exercício ok | 3 |
| Baixa prob. pré-teste de DAC – ECG repouso ñ-interpretável – incapaz | 7 |
| Prob. pré-teste intermediária para DAC – ECG repouso interpretável – exercício ok | 7 |
| Prob. pré-teste intermediária para DAC – ECG repouso ñ-interpretável – incapaz | 9 |
| Elevada prob. pré-teste de DAC – independente do ECG repouso ou capacidade | 8 |
ECG: eletrocardiograma de 12 derivações; Prob.: probabilidade.
Indicação da CPM em pacientes assintomáticos e/ou ergometria alterada
| Assintomáticos – detecção de DAC/estratificação de risco | Escore |
|---|---|
| Baixo risco (critérios ATP III) | 1 |
| Risco intermediário (critérios ATP III) – ECG interpretável | 3 |
| Risco intermediário (critérios ATP III) – ECG não interpretável | 5 |
| Alto risco (critérios ATP III) | 7 |
| Alto risco e escore de cálcio (Agatston) entre100 e 400 | 7 |
| Escore de cálcio (Agatston) > 400 | 7 |
| Escore de Duke de baixo risco (> +5) | 2 |
| Escore de Duke de risco intermediário (entre -11 e +5) | 7 |
| Escore de Duke de risco elevado (< -11) | 8 |
Agatston: escore que define a presença e quantidade de cálcio nas artérias coronárias, caracterizando ateroesclerose; ATP III: painel de tratamento em adultos, do programa de detecção, avaliação e tratamento de hipercolesterolemia em adultos.
Em situações específicas, como pacientes com escore de cálcio (EC) elevado (igual ou maior do que 400), diabéticos, com insuficiência renal crônica ou com forte história familiar de cardiopatia isquêmica, a realização de CPM pode agregar valor dentro do processo de decisão médica, com satisfatória custo-efetividade.
Pacientes com insuficiência cardíaca (IC) e disfunção sistólica ventricular esquerda ou fibrilação atrial (FA) de recente começo, taquicardia ventricular (TV) ou síncope apresentam indicação apropriada ou possivelmente apropriada de CPM, exceto em pacientes com baixo risco ou probabilidade pré- teste baixa.
Critérios de indicação da CPM em pacientes submetidos a procedimentos de revascularização (CRM ou ICP)
| Procedimentos de revascularização | Escore |
|---|---|
| Sintomáticos | 8 |
| Assintomático, CRM há menos de 5 anos | 5 |
| Assintomático, CRM igual ou há mais de 5 anos | 7 |
| Assintomático, ICP há menos de 2 anos | 3 |
| Assintomático, ICP igual ou há mais de 2 anos | 6 |
CRM: cirurgia da revascularização miocárdica.
ICP.: intervenção coronária percutânea.
Nos pacientes com cardiopatia isquêmica estabelecida, devem ser evitados estudos precoces de perfusão miocárdica com radiofármacos em pacientes assintomáticos após procedimentos de intervenção coronária percutânea e/ou revascularização cirúrgica do miocárdio. Nessas condições se observa relação custo-benefício favorável para a aplicação da CPM em seguimentos superiores a dois e cinco anos, respectivamente, mesmo em assintomáticos. Pacientes sintomáticos e em condições clínicas específicas (ou com manifestações equivalentes) podem se beneficiar do exame antes desse período .
Critérios de indicação da CPM para estratificação de risco e avaliação prognóstica em pacientes com DAC estável comprovada e/ou exames prévios
| Assintomáticos ou sintomas estáveis – EI de estresse prévias normais | Escore |
|---|---|
| Risco intermediário/elevado (ATP III) – EI de estresse >= 2 anos | 6 |
| Assintomáticos ou sintomas estáveis – CAT ou EI anormais, sem CRM prévia | Escore |
| DAC ao CAT ou EI de estresse “anormal” (exame realizado há > 2 anos) | 5 |
| DAC ao CAT ou EI de estresse “anormal” (exame realizado há < 2 anos) | 3 |
| Avaliação ñ-invasiva anterior “duvidosa”, “discordante”, “limítrofe” – DAC a preocupar | 7 |
| Sintomas novos ou recentes ou progressivos | Escore |
| CAT anormal ou EI de estresse anormal | 9 |
| CAT normal ou EI de estresse normal | 6 |
| Cinecoronariografia (invasiva ou não invasiva) | Escore |
| Estenose coronária ou anormalidade anatômica de significado incerto | 9 |
EI: exame de imagem; CAT: cineangiocoronariografia
Em pacientes com exames prévios, frente a manifestações de novos sintomas ou a necessidade de avaliação da repercussão de lesões intermediárias diagnosticadas, bem como na caracterização de artéria com lesão obstrutiva “culpada” pela maior área de miocárdio em risco e na presença de doença multivascular, caracterizam-se indicações apropriadas ou possivelmente apropriadas da CPM. Em pacientes com doença coronariana estabelecida e piora dos sintomas, a CPM pode auxiliar na quantificação da carga isquêmica (extensão e intensidade dos defeitos) e na definição de conduta. Em pacientes com quadro clínico estável e exames prévios realizados há mais de 2 anos, a CPM pode ser apropriada.
Critérios de indicação da CPM para estratificação de risco e avaliação prognóstica em pacientes com DAC estável comprovada e/ou com exames prévios
| Avaliação de pacientes com dor torácica aguda | Escore |
|---|---|
| Somente imagem em repouso | |
| SCA possível - ECG sem alterações isquêmicas ou BRE ou MP; escore TIMI de baixo risco; troponina limítrofe, minimamente elevada ou negativa | 8 |
| SCA possível - ECG sem alterações isquêmicas ou BRE ou MP; escore TIMI de alto risco; troponina limítrofe, minimamente elevada ou negativa | 7/8 |
| SCA possível - ECG sem alterações isquêmicas ou BRE ou MP; troponina inicial negativa. Dor torácica recente(até 2 horas) ou em evolução | 7 |
| Avaliação ñ-invasiva anterior “duvidosa”, “discordante”, “limítrofe” – DAC a preocupar | 7 |
| Avaliação de pacientes pós-SCA (infarto com ou sem elevação do segmento ST) | |
| Paciente estável pós-IAM - aumento do segmento ST ; CAT não realizado | 8 |
| Paciente estável pós-IAM – sem aumento do segmento ST ; CAT não realizado | 9 |
SCA: síndrome coronariana aguda.
BRE: bloqueio de ramo esquerdo.
MP: marca-passo; TIMI: thrombolysis in myocardial infarction.
IAM: infarto agudo do miocárdio.
Nos pacientes que apresentam quadro de dor torácica aguda, com suspeita de síndrome coronariana aguda (SCA), ECG normal ou não interpretável (bloqueio de ramo esquerdo antigo ou ritmo de marca-passo) e biomarcadores normais, a cintilografia miocárdica de repouso pode afastar com grande grau de segurança um evento cardiovascular agudo (elevado valor preditivo negativo – VPN), permitindo a liberação do paciente da sala de emergência. Se o exame for normal, a investigação pode seguir com a realização de provas ambulatoriais que envolvam a realização de estresse físico ou farmacológico, associados ou não a imagens não invasivas ou mesmo, em condições específicas, avaliação anatômica por angiotomografia de coronárias. Em pacientes que apresentam SCA e quadro clínico estável, sem angina recorrente ou IC e que não realizaram estudo invasivo, a CPM é útil para a detecção da presença e extensão de isquemia miocárdica.
Critérios de indicação da CPM para avaliação pré-operatória de cirurgias não cardíacas
| Avaliação pré-operatória em cirurgia não cardíaca | Escore |
|---|---|
| Cirurgia de baixo risco | 1 |
|
Cirurgia de risco intermediário ou cirurgia vascular Capacidade funcional igual ou maior que 4 METs |
1 |
|
Cirurgia de risco intermediário ou cirurgia vascular Capacidade funcional desconhecida ou menor que 4 METs |
1 |
|
Cirurgia de risco intermediário Capacidade funcional desconhecida ou menor que 4 METs Um ou mais fatores de risco clínicos para DAC |
7 |
|
Cirurgia vascular Capacidade funcional desconhecida ou menor que 4 METs Um ou mais fatores de risco clínicos para DAC |
8 |
METs: equivalente metabólico.
Se a cirurgia não for de baixo risco, o que determinará a necessidade ou não da CPM é a capacidade funcional. Na presença de capacidade funcional estimada igual ou maior do que 4 METs e sem sintomas cardíacos, independentemente do risco clínico/cirúrgico, não é sugerida de maneira geral a avaliação não invasiva de isquemia miocárdica. No entanto, frente à baixa capacidade funcional e risco clínico/cirúrgico , elevado há indicação de realizar CPM associada ao estresse farmacológico. São considerados riscos clínicos: a história de cardiopatia isquêmica, insuficiência cardíaca congestiva (ICC), doença cerebrovascular, diabetes mellitus (DM) e insuficiência renal (creatinina > 2,0 mg/dL). A ausência destes fatores de risco, de modo independente da capacidade funcional, também permite a realização de cirurgia sem estudo funcional complementar.
Critérios de indicação da CPM para avaliação de viabilidade miocárdica
| Avaliação pré-operatória em cirurgia não cardíaca | Escore |
|---|---|
|
Disfunção ventricular esquerda acentuada Elegível para revascularização miocárdica |
9 |
Protocolos de Aplicação de Tc-99m MIBI
(adaptado de Arq Bras Cardiol 2020;114(2):325-429)
O protocolo preferencial para a obtenção de imagens de perfusão do miocárdio e função ventricular esquerda com traçadores marcados com tecnécio-99m (99mTc) é o denominado protocolo de “dois dias” em duas etapas (repouso-estresse ou estresse-repouso). A vantagem do protocolo de dois dias reside no fato das imagens refletirem estes dois momentos fisiológicos diversos, sem interferência, por mínima que seja, da aplicação seqüencial do radiofármaco no mesmo dia., além do fato das doses injetadas serem similares. Para o protocolo de “um dia” (repouso-estresse ou estresse-repouso) a dose injetada de 99mTc-MIBI da primeira etapa, medida em milicuries (mCi) ou megabequerel (MBq), é três vezes menor do que a administrada na segunda fase, evitando assim o fenômeno de shine ou shining through ou efeito de atividade residual. Torna-se importante enfatizar que nas situações em que as imagens de estresse antecedem as imagens de repouso, mesmo se as imagens de perfusão forem normais, ainda assim é importante a obtenção das imagens de repouso, salvo casos específicos, pois a análise da função ventricular nessas duas situações pode demonstrar informações de relevância. Inclusive com possibilidade de detectar pacientes com distribuição homogênea do traçador devido à coronariopatia grave balanceada. Além disso, a detecção de dilatação transitória do VE também pode ser útil para esse fim e necessita da realização das duas fases. No entanto, em indivíduos assintomáticos de risco intermediário/baixo, sem evidências clínicas de DAC, que realizaram a fase de estresse como etapa inicial da CPM e evidenciaram imagens normais de perfusão, há possibilidade de ser dispensada a fase de repouso, no protocolo denominado stress only. Nessa situação, estudos recentes demonstraram que o valor prognóstico da prova fica mantido, a capacidade diagnóstica semelhante às custas de elevada sensibilidade, bem como o paciente recebe menor dose de atividade radioativa e tem o tempo total de exame diminuído.
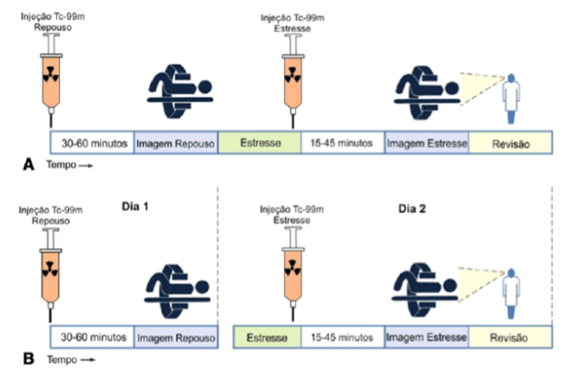
Aquisição das imagens de perfusão e função do miocárdio com o radiofármaco 99mTc-MIBI com protocolos de “um dia” (A) e de “dois” dias (B). No protocolo (A) a dose aplicada durante o estresse é 3 vezes maior da aplicado em repouso, enquanto no protocolo (B), as doses aplicadas em repouso e durante o estresse são semelhantes (com permissão da SBC).
Protocolos de Estresse Cardiovascular
(adaptado de Arq Bras Cardiol 2020;114(2):325-429)
O princípio básico de realizar o estresse cardiovascular associado às imagens de perfusão miocárdica consiste em criar heterogeneidade de fluxo sanguíneo entre territórios vasculares irrigados por artérias coronárias normais e com estenoses obstrutivas hemodinamicamente significativas. Essa heterogeneidade de fluxo regional pode ser visibilizada com o emprego dos radiofármacos utilizados para avaliação de perfusão miocárdica.
Na prática, de todos tipos de estresse cardiovascular existentes, somente tem sido utilizados o “teste de esforço em esteira rolante” (TE – devendo atingir 85% da freqüência cardíaca submáxima prevista – no caso de utilização de betabloqueadores, estes devem ser suspensos por 48 a 72 horas antes) e as provas farmacológicas vasodilatadoras com dipiridamol (administração intravenosa de 0,56 mg/kg em 4 minutos) e a adenosina (140 mg/kg/min. por 6 minutos através de bomba de infusão), assim como, o estresse farmacológico com efeitos cronotrópico e inotrópico positivos obtidos através do uso de dobutamina (titulação por bomba de infusão de solução intravenosa de 250 mg diluídas em 250 ml de solução fisiológica em doses progressivas de 10 mg/kg/min. até o máximo de 40 mg/kg/min., sendo que para os pacientes que não atingem a freqüência cardíaca submáxima prevista, podem ser aplicados 0,25 a 2 mg de atropina intravenosa).
Principais indicações para realização do estresse farmacológico em pacientes com alguma contraindicação ou limitação em realizar o TE
- Seqüelas motoras de insuficiência vascular cerebral e patologias musculoesqueléticas
- Insuficiência cardíaca compensada
- DBPOC com restrição funcional importante, mas sem quadros de hiperreatividade recentes
- Baixa capacidade funcional
- Outras condições não cardíacas resultando em inabilidade na realização de exercício eficaz
- Hipertensão arterial grave
- Arritmias ventriculares complexas desencadeadas pelo esforço
- Avaliação cardiológica pré-operatória de cirurgia abdominal de grande porte
- Presença de distúrbios de condução intraventricular pelo ramo esquerdo
- Estratificação de risco na evolução recente do infarto do miocárdio
- Uso de fármacos que interfiram na elevação do consumo de oxigênio
- Na presença de estimulação elétrica artificial
As duas modalidades de estresse, quer exercício físico ou farmacológico que apresentam capacidade hiperêmica diversa, demonstram sensibilidade e especificidade semelhantes para a detecção de DAC através da análise das imagens cintilográficas da perfusão miocárdica.
Contraindicações para o uso de dipiridamol ou adenosina
Absolutas
- Doença broncoespástica em atividade, crises de hiperreatividade recentes (<3 meses), estado de mal asmático
- Bloqueio atrioventricular de 2 ou 3 grau, na ausência de marca-passo
- Hipotensão arterial sistólica (pressão arterial sistólica < 90 mmHg)
- Ataque isquêmico transitório ou acidente vascular cerebral recente (< 2 meses)
- Uso recente (menor de 24 horas) de dipiridamol para os pacientes que recebem adenosina
Relativas
- História de doença pulmonar reativa, sem crises recentes (> 3 meses)
- Doença do nó sinusal
- Bradicardia sinusal acentuada
- Doença carotídea grave bilateral
Os efeitos adversos à utilização dos fármacos ou “colaterais” ocorrem em aproximadamente 50% quando o dipiridamol é empregado e em até 80% dos pacientes quando a opção é a adenosina, sendo comuns a cefaléia, tontura, rubor facial, calor, dor torácica, alterações de ST, entre outros (Tabelas 11 e 12).72 Tais manifestações são, geralmente, de curta duração e revertidas na sua maioria com a administração de aminofilina intravenosa na dose de 1 a 2 mg.kg-1 ou 72 mg (3 ml) a 240 mg (10 ml ou uma ampola) após 2 minutos da injeção do radiotraçador, quando a CPM é associada ao dipiridamol. Para a adenosina não há a necessidade da injeção de antagonistas, considerando-se a sua meia-vida plasmática ultracurta, de dois a 10 segundos, sugerindo- se apenas a interrupção da infusão da solução.
Contraindicações para o uso de dobutamina
Absolutas
- Arritmias cardíacas incluindo fibrilação atrial e taquicardia ventricular (sustentada ou não)
- Estenose aórtica grave e cardiomiopatia hipertrófica obstrutiva
- Hipotensão arterial sistólica (pressão arterial sistólica < 90 mmHg)
- Hipertensão arterial sistólica não controlada (sistólica > 200 mmHg), grave ou estágio III
- Angina instável ou infarto do miocárdio recente
- Aneurismas ou dissecção da aorta
- Insuficiência vascular cerebral sintomática
- Presença de cardiodesfibrilador implantado
- Alterações do metabolismo do potássio
Relativas
- Aneurisma da aorta abdominal (> 5 cm de diâmetro)
- Presença de trombos em ventrículo esquerdo
- Fração de ejeção do ventrículo esquerdo < 25% (devido ao aumento de arritmias ventriculares)
Eventos adversos sérios relacionados ao estresse cardiovascular utilizado para a CPM (taxa de eventos observada por 1.000 indivíduos)
| Eventos Sérios | TE | Dobutamina | Dipiridamol | Adenosina |
|---|---|---|---|---|
| Algum Evento | 0,1 a 3,46 | 3,0 | 0,7 a 2,6 | 0,97 |
| Morte | 0 a 0,25 | RC | 0,5 | RC |
| FV / TV | 0 a 25,7 | 0,6 a 1,35 | NR | NR |
| IAM | 0,038 | 0,3 a 3,0 | 1 | 0,108 |
| Ruptura Cardíaca | Desc. | RC | NR | NR |
| BAV alto /ASS | Desc. | NR | RC | RC |
| Broncoespasmo | Desc. | NR | 1,5 | 0,76 |
| AVC/AIT | Desc. | RC | NR | NR |
| FA | Desc. | 5 a 40 | NR | NR |
| Convulsão | Desc. | RC | NR | 1,5 |
ASS: assistolia; AVC/AIT: acidente vascular cerebral/ataque isquêmico transitório; BAV: bloqueio atrioventricular; Desc.: desconhecido; FA: fibrilação atrial; FV/TV: fibrilação ventricular/taquicardia ventricular; IAM: infarto agudo do miocárdio; NR: não referido; RC: relato de caso.
Você tem alguma dúvida, sugestão ou quer saber mais sobre medicina nuclear?
Então deixe sua mensagem e
logo entraremos em contato
ou
Copyright © Medicina Nuclear Novo Hamburgo 2022
powered by clinicUp

